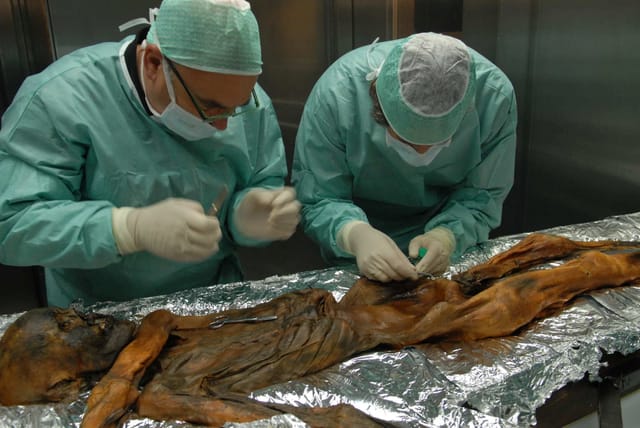
Ismét ráterelődött a tudósok figyelme a Helicobacter pylori baktériumra, miután az év elején az osztrák Alpokban negyedszázada felfedezett, Ötzi névre keresztelt, 5300 éves gleccsermúmiában is rábukkantak. A kórokozóval kapcsolatos forradalmi áttörés Barry Marshall ausztrál gasztroenterológus nevéhez köthető, aki még 1983-ban, egy brüsszeli kongresszuson jelentette be szenzációszámba menő felismerését, miszerint a gyomor-, illetve nyombélfekélyek kialakulásáért nem a stressz, a töméntelen kávé és az étkezési szokások, hanem egy baktérium a felelős. Először bolondnak nézték. A bizalmatlanság csak akkor kezdett oszlani, amikor az általa elkeresztelt, spirális alakú kórokozó elpusztítását követően azt tapasztalták, hogy a fekélybetegségek egyszer sem tértek vissza. A doktor önkísérletre is vállalkozott: megivott egy pohár, kitenyésztett baktériumtelepeket tartalmazó oldatot, és gyomortükrözéssel kimutatta a szájon át a szervezetébe juttatott mikroorganizmust, majd antibiotikummal meggyógyította magát.
Az ominózus baktérium a nyombélfekélyek több mint 90 százalékát és a gyomorfekélyek közel kétharmadát okozta, az általa fertőzött személyek pedig négyszeres eséllyel kaptak gyomorrákot is. A helyzet a kezeléseknek köszönhetően változott, de a Föld lakosságának több mint a fele még ma is fertőzöttnek tekinthető – ám a baktérium csupán a populáció mintegy egyhatodánál okoz fekélybetegségeket. A legfrissebb becslések szerint a fejlett ipari országokban az 50 év feletti lakosság hozzávetőleg minden második tagja fertőzött, ugyanakkor a fejlődő világban a 20–30 év közöttiek mintegy négyötöde magában hordozza az észrevétlenül megtelepedő Helicobacter pylorit.
Néhány kutatóban azonban felmerült, szabad-e kizárólag károsnak tekinteni egy olyan baktériumot, amely az evolúció során végig szimbiózisban élt az emberrel. A kórokozó több mint ötszáz törzsének tanulmányozása után a német Max Planck Intézet tudósai 2007-ben a Nature-ben tették közzé, hogy a baktériumot a Homo sapiens már 58 ezer évvel ezelőtt magában hordozta, és Afrikából kiindulva terjesztette el a világban. Úgy gondolták ezért, hogy korántsem csupán súlyos betegségeket előidéző kórokozóként kellene rá tekinteni, inkább egy, a gyomorban és a belekben megtelepedő „lakótársként”.
A jótékony hatásokat összegezni kívánó kutatásnak az amerikai Martin Blaser, a New York-i orvostudományi egyetem Humán Mikrobiom-programjának igazgatója adott lökést Meg nem értett mikróbák (Missing Microbes) című könyvével – informálta a HVG-t Sabine Kienesberger, a grazi egyetem molekuláris biológus kutatója, aki az amerikai tudós csapatában fél éven át figyelte a Helicobacter pylori-fertőzés hatásait egerek tüdejében, gyomrában és beleiben. Blasernek szemet szúrt, hogy miközben évtizedeken át pusztították a baktériumot, emelkedett az asztmás megbetegedések és bizonyos nyelőcsőpanaszok száma. Úgy gondolta, hogy ez aligha lehet a véletlen műve.
Nemcsak az amerikai–osztrák team, hanem a Zürichi Egyetem szakértői is igyekeztek megdönteni a „rossz Helicobacter pylori” dogmát. Újszülött egereket fertőztek meg a baktériummal, és azt tapasztalták, hogy a fertőzés segíti az asztmát elnyomó, az immunrendszer túlműködését fékező, az autoimmun betegségek kialakulását pedig akadályozó T-limfociták elszaporodását. Az ismert volt, hogy a különös alakú kórokozó az ostorainak segítségével hatol át a gyomor nyákrétegén, és annak nyálkahártyájában telepszik meg, de az a kutatókat is meglepte, hogy onnan kiindulva befolyásolni tudta a tüdőben zajló allergiás reakciókat és ily módon megakadályozni az asztma kialakulását. Megfigyelték továbbá, hogy a Helicobacter képes megváltoztatni a bélflóra mikroorganizmusainak összetételét is, ami ugyancsak stimulálhatja az immunrendszert. De befolyásolja a hormonháztartást is, fokozza ugyanis az „éhséghormon”, a ghrelin koncentrációját, amelynek túlzott termelődése javítja az étvágyat.
Egy feltételnek azonban teljesülnie kell mindehhez. A baktériumot az egereknek nem sokkal a születésük után már a gyomrukban kell hordozniuk, ebben a stádiumban ugyanis az immunrendszer még toleráns a veszélyes kórokozókkal szemben. Ilyenkor még nem az a legfontosabb, hogy a szervezet védekező immunválaszt adjon, ellenség és barát megkülönböztetése nincs napirenden. Hasonló lehet a helyzet az embernél is – hangsúlyozzák a kutatók. És ez magyarázhatja azt is, hogy a Helicobactert hordozó személyek 80 százalékának egész életében tudomása sincs a benne megbúvó baktériumról. Ha viszont a fertőzés csak későbbi életkorban következik be, az immunrendszer már próbálja védeni magát a betolakodóval szemben. És ebből adódnak a problémák.
Az sem mindegy, hogy mely Helicobacter-törzsről van szó, mert nem egyformán fertőznek. A védekezésre szakosodott sejtek a gyomor nyálkahártyájában sokszor életen át tartó háborút folytatnak a kórokozóval. Az ebben részt vevő Helicobacter pylori baktériumtörzsek speciális tapadó struktúrák segítségével hozzátapadnak a gyomornyálkahártya sejtjeihez, és hogy az erős gyomorsavtól is védjék magukat, egy enzim segítségével a közvetlen környezetükben megemelik annak pH-értékét. Miután azonban a gyomor nyálkahártyáját károsító anyagokat is termelnek, jelenlétük minden hetedik egyénnél fájdalmas nyálkahártya-gyulladásban, tízből egy esetben fekélyben, százból egyben pedig már tumorban mutatkozik meg. Utóbbi legtöbbször csak az 55. életév után észlelhető, „a Helicobacter igazából időskorban veszélyes” – magyarázza az Ötzi endoszkópos vizsgálatát végző Peter Malfertheiner, a magdeburgi egyetem gasztroenterológus-professzora. Volt orvos, akit az is meglepett, hogy a Helicobacter pyloritól antibiotikumokkal „megszabadított” néhány betege a terápia után meghízott, és nagyobb gyakorisággal szenvedett például a reflux betegségtől, mint nem kezelt sorstársai. Bár a Helicobacter pylori és a nyelőcsőrák kialakulása között is fennállhat kapcsolat, Martin Blaser hozzátette: „ebben más mechanizmusok is szerepet játszanak”.
Csakhogy az orvosok többsége már harcot hirdetett a Helicobacter ellen. Kínai orvosok előállítottak egy vakcinát is, amely a gyermekek körében lehet hatékony a Helicobacter pylori-fertőzéssel szemben. Németország több tartományában a legtöbb orvos a baktérium kiirtása mellett kardoskodik, a lakosság teljes átvizsgálását szorgalmazza, és minden fertőzött személynek, de különösen a rizikócsoportoknak antibiotikum-terápiát javasol. Az ezzel kapcsolatos egységes európai iránymutatás a kórokozó hamarosan bekövetkező halálát vetíti előre. Ezzel a szándékkal azonban nem minden szakember ért egyet. Az elhamarkodott lépés helyett többek szerint a baktérium, a mikrobiom és az immunrendszer komplex együtthatásának további kutatására van szükség, továbbá a gyakorló orvosok alapos felvilágosítására.