Választás 2018
Diadalmámor és totális összeomlás - ez maradt a 2018-as parlamenti választás után. Magyarország tehát egyrészt olyan, mint volt immár nyolc évig, eközben mégis egészen más lett, mint április 8-án reggel volt. A nagy kérdés most az: hogy jutottunk idáig, és mi jön most. Igyekszünk válaszokat találni.
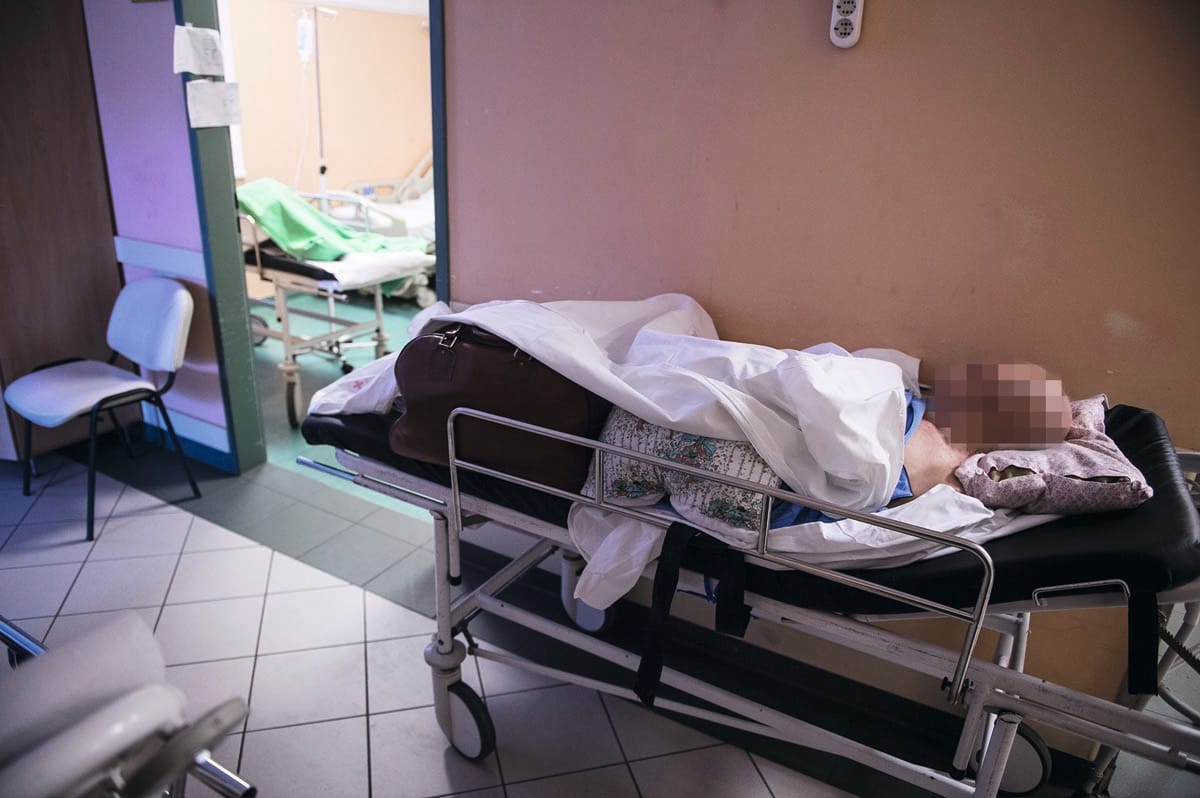
Nehéz kiválasztani a rendelkezésre állók közül azt az egyetlen szempontot vagy – akár nem hivatalos – mutatót, amellyel a legjobban leírhatnánk a magyarországi egészségügy állapotát. Mert melyiket is vegyük alapul? Hogy hány kórház sürgősségi osztályán halnak meg többen még azelőtt, hogy a 6-12 órás várakozás után rájuk nézne egy orvos? Vagy hányban jut a sokórás várakozáshoz szék, netán ágy a folyosón, hol pedig csak egy otthonról bevitt polifoam? Hogy hányban nem kell éveket várni (vagy kétmillió forintot fizetni) egy bonyolultabb műtétre? Hogy hányban szaladgálnak rókák vagy potyognak patkányok a plafonról a műtőben? Hányban bízzák egy urológus rezidensre egy komplett kórház éjszakai ügyeletét, vagy hányban szednek össze kisebb- nagyobb eséllyel valami fertőzést is meglévő bajaik mellé a bent fekvő betegek? Hogy hány helyen nincs évek óta körzeti- és gyerekorvos, hány helyre nem ér ki 15 perc alatt a mentő vagy hány helyen kell a mentősöknek saját vérnyomásmérőikkel dolgozniuk, használt eszközeiket pedig koszos garázsokban maguknak sterilizálniuk?
Hiába a kormányzati utasításra kötelezően előállítandó jó hírek, csak a közelmúlt (rém)történeteivel a végtelenségig folytathatnánk a sort, aki pedig nem olyan szerencsés, hogy csak a hírekből ismerje a helyzetet, annak feltehetően saját tapasztalata is van a körülményekről.

Miután a kormány gyakori érve, hogy azért van csupa rossz hír az egészségügyről, mert mindig csak a negatív esetek jutnak el a médiába, vegyünk néhány, szubjektívnek nem mondható jellemzést is a területről. A legfrissebbként például a Health Consumer Powerhouse független svéd egészségügyi tanácsadó intézet két hete publikált jelentését, a 2017-re vonatkozó Európai Egészségügyi Fogyasztói Indexet (EHCI), amelyből (ismét) kiderült, hogy 34 ország közül Magyarország egyértelműen a sereghajtók közé tartozik: egész Európában mindössze öt helyen rosszabb a helyzet, mint nálunk.
Halálban az élen, gyógyulásban a végen
Pedig az EHCI jelentését nem sajtóhírek, hanem olyan egzakt mutatók alapján állítják össze, mint például az ellátáshoz való hozzáférés, a kezelések eredményessége, minősége, az elérhető szolgáltatások köre, valamint a megelőzés és a gyógyszerhasználat. Ezeket nézve pedig Magyarországon több mint lesújtó a helyzet: a 21 napon belül elérhető rákterápiák és a 7 napnál hamarabb hozzáférhető CT-vizsgálatok aránya kiugróan alacsony, a rák, a szívinfarktus és a sztrók halálozási rátája, valamint a kórházi fertőzések száma viszont kiugróan magas – hasonlóképpen a hálapénz jelenlétéhez.
A gyenge teljesítményre egyúttal amúgy rövid magyarázatot is ad a jelentés: ha egy ország vezetése más dolgokra koncentrál a termékek és szolgáltatások minősége helyett, akkor óhatatlanul csökken azok színvonala. Márpedig a magyar kormány az EHCI szerint is nagyon más dolgokra: a független sajtó visszaszorítására, az igazságszolgáltatási rendszer politikai befolyás alá helyezésére, „szexi” vállalati akvizíciókra és a menekültek távoltartására koncentrált az egészségügy reformja helyett elmúlt években.

(Mindettől aligha független, hogy a 2008-as EHCI lajstromban Magyarország 31 országból még a 14. volt, vagyis a már beláthatatlan messzeségbe tűnő középmezőnybe tartozott.)
Túlélhetnék, mégis meghalnak
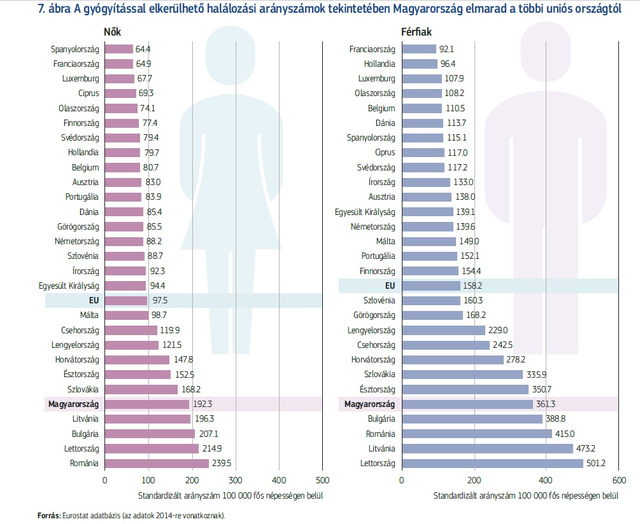
Hogy a svéd intézet megállapítása nem egyedi, elszigetelt vélemény, azt jól mutatja, hogy két hónappal korábban más módszerrel, de kísértetiesen hasonló megállapításra jutott az Európai Bizottság is. A 28 ország egészségügyi helyzetét – benne az ellátórendszer hatékonyságát, hozzáférhetőségét, rugalmasságát és a lakosság egészségi állapotát – vizsgáló országspecifikus jelentés fő megállapítása, hogy bár 2000 és 2015 között Magyarországon csaknem négy évvel emelkedett a várható élettartam, a 75,7 éves jelenlegi érték még mindig öt évvel alacsonyabb az uniós átlagnál, a gyógyítással elkerülhető halálozások arányszáma pedig valamennyi uniós tagállam közül Magyarországon az egyik legmagasabb.
A magyar egészségügyi ellátórendszer a jelentés szerint összességében tragikusan alulfinanszírozott: az egy főre jutó egészségügyi költés az uniós átlag felét is alig éri el (2015-ben fejenként 1428 euró, szemben a 2797 eurós uniós átlaggal). A zsebből fizetett kiadások (közvetlen lakossági hozzájárulás) magas szintje viszont Európai szinten is kirívó – főként a hálapénznek és a magas gyógyszerköltségeknek köszönhetően.
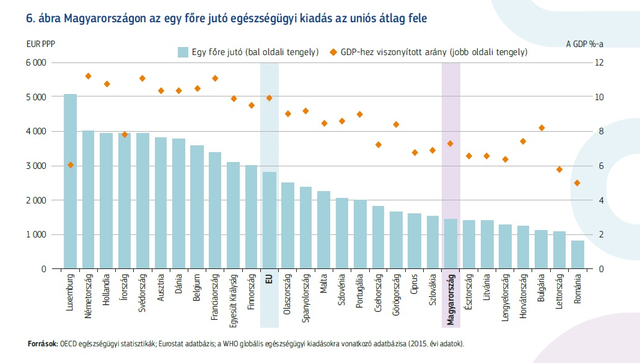
De még nincs vége: a jövedelmi egyenlőtlenségek és a relatív magas, 35 százalékos szegénységi arány következtében magas azon háztartások aránya is, amelyek katasztrofális (háztartási jövedelmük 40 százalékát meghaladó) egészségügyi kiadással szembesülnek. A különböző társadalmi-gazdasági csoportok egészségügyi ellátáshoz való hozzáférése pedig olyan mértékig egyenlőtlen, hogy áthidalhatatlan szakadék tátong az alsó és a felső társadalmi rétegek egészségi állapota között – és nyilván nem az utóbbiak kárára.
A rendszerhibák között említi az anyag, hogy az ágazat strukturális alulfinanszírozottsága hatékonysági problémákkal párosul: hiába történtek például erőfeszítések az indokolatlan kórházi bennfekvések visszaszorítására, az egészségügyi ellátás még mindig erősen kórházközpontú: 2015-ben a magyar betegek átlagosan 9,5 napot töltöttek kórházban, ami az egyik leghosszabb időszaknak számít az EU-n belül.
Szintén rendszerszintű gond a dokumentum szerint az egyorvosos háziorvosi praxisok túlsúlya az alapellátásban, amit tovább tetéz a háziorvosok gyenge kapuőri szerepe, és az ösztönzés hiánya arra, hogy kórházon kívül nyújtsanak befejezett ellátást.
„Az egészségügyi dolgozók folytatódó kivándorlása, illetve a magánszférába való áttérése akadályozni fogja az ellátáshoz való hozzáférést a közfinanszírozott intézményekben”
– fest a jelennél is borúsabb jövőképet a jelentés, megfejelve az egészet a hiányzó, illetve majdnem nyugdíjaskorú háziorvosok problematikájával. A 2015-ös adatok szerint ugyanis a háziorvosok csaknem fele 60 év feletti, így az ő visszavonulásuk néhány éven belül még tovább rontja a hozzáférést az alapellátáshoz. Bár a jelentés szerint az elmúlt években történtek sikeres erőfeszítések az alapellátásban dolgozó szakemberek megtartására, munkafeltételeik és fizetésük javítására, a térségek közötti különbségeket figyelembe vevő stratégia kidolgozása még mindig várat magára.
A hálapénz szerepének külön fejezetet szentel az elemzés: az összes egészségügyi kiadás legalább 2,1 százalékát kitevő, a többi uniós országét messze meghaladó arányú paraszolvencia a bizottság szakértői szerint olyan mélyen beágyazódott az egészségügyi rendszerbe, mint a gyorsabb hozzáférés és a jobb minőségű ellátás biztosításának informális eszköze, hogy a mindenkori kormányok gyakorlatilag bekalkulálják az egészségügyi dolgozók hivatalos jövedelmének megállapításakor.
A helyzettel és az ágazat elmaradt reformjával összefüggésben az Európai Bizottság nem von le ugyan olyan messzemenő következtetéseket, mint az EHCI, de azt azért megállapítja, hogy
„a Semmelweis Terv néven ismert, az egész ágazatra kiterjedő 2011-es reform egyik központi eleme volt az alapellátás megerősítése a szolgáltatók közötti betegutak összehangolásával, az ellátásszervezés megerősítésével, multidiszciplináris szakrendelők bevonásával, és a krónikus betegségek menedzsmentjének egységesítésével. A reformfolyamat középpontjában azonban a kórházi ágazat államosítása állt, az alapellátás reformja pedig másodlagos prioritássá vált.”

Ha e fenti két elemzés után valaki még mindig kétségbe vonná a hazai állapot súlyosságát, ne tegye: ugyanis még az ágazat valamennyi adatát és mutatóját kezelő Állami Egészségügyi Ellátó Központ (ÁEEK) saját, 2017 júniusában publikált jelentése sem festette jobbra helyzetet. A kutatás végkövetkezetése nagyon közel áll az előző kettőhöz:
„bár a magyar lakosság egészségi állapota javuló tendenciát mutat, továbbra is elmarad az Európai Unió legtöbb tagállamának szintjétől, a kevésbé tehetős háztartásoknak pedig gyakran jelentős anyagi terhet okoz az egészségügyi ellátáshoz való hozzáférés. Az ellátórendszer működésében mind a hozzáférés, mind a minőség, mind a hatékonyság területén találhatók olyan problémák, amelyek megoldásával az eredmények számottevő mértékben javíthatók.”
Az általánosságoknál is mellbevágóbb azonban az összegzés azon konkrét megállapítása, amely szerint
a Magyarországon 2014-ben bekövetkezett halálozások 14 százaléka elkerülhető lett volna időben megkapott orvosi ellátással, további 12 százalékuk pedig hatásosabb beavatkozással.
Vagyis az elhunytak több mint negyede – összesen több mint 32 ezer, tehát nagyjából egy Szekszárd méretű városnyi magyar – ma is élhetne, ha megfelelően működne az egészségügyi ellátórendszer. (Halkan tesszük hozzá, éppen ilyen nagyságrendet – évi plusz harmincezer magyart – tűzött célul a kormány tavaly indított újabb, népességfogyást megállítani kívánó programja.)
Maga a fertő
" Kórházi fertőzések következményeként évente jóval többen vesztik életüket, mint közlekedési balesetben. Vannak kórházak, ahol még a sterilizáló is leállt, a WC-t nem lehet lehúzni, a beteget nem lehet elkülöníteni, nem jut tiszta pelenka, nincs fertőtlenítőszer, a vezetők visszamondják a takarítást, mert nincs rá pénz" – árnyalhatnánk tovább gyakorlati példákkal a képet, ismét nem egy ellenzéki párt, hanem a helyzetet legközelebbről látók – magyar kórházakban dolgozó orvosok – véleményével.
Emlékezetes, az 1001 orvos hálapénz nélkül csoport még 2016-ban figyelmeztette a döntéshozókat, hogy titkolózás helyett hozzák nyilvánosságra a kórházi fertőzések adatait, egyben dolgozzanak ki cselekvési tervet a probléma orvoslására. Ez utóbbi azonban a (még mindig csak részlegesen közzétett) mutatók szerint vagy nem készült el, vagy nem sikerült túl jól: a legutóbb 2017 szeptemberében publikált adatok szerint 2016-ban ugyanis 4830 fertőzést jelentettek az intézmények – majdnem hatszázötvennel, illetve nyolcszázzal többet, mint 2015-ben és 2014-ben.

Egy itt élő holland vagy svájci számára (ők végeztek 2017-ben az EHCI lista élén) nyilván már az is döbbenet, hogy a magyar betegnek nemcsak a WC-papírt vagy az evőeszközt kell magával vinnie a kórházba, hanem a saját gyógyszereit is, de az valószínűleg már végképp értelmezhetetlen volt számukra, amikor a Rezidensek és Szakorvosok Szakszervezete közösségi gyűjtéssel adományozott 100 liter kézfertőtlenítőt a szavazáson kiválasztott kórháznak, hogy legalább ott meg lehessen fékezni a fertőzéseket.
Az Országos Betegjogi, Ellátottjogi, Gyermekjogi és Dokumentációs Központ tavaly nyári felmérése szerint a körülmények és a hosszú várólisták mellett a betegek egyébként leginkább az ápolók és orvosok hangnemével, hozzáállásával voltak elégedetlenek. Márpedig ez utóbbi oka egyértelműen a túlterheltség, amit a katasztrofális mértékű orvos- és nővérhiány ró a még a szakmában maradt dolgozókra.
Ember, erő, forrás
Hogy ők pontosan hányan vannak, arról ugyanolyan éles és ugyanolyan eldöntetlen számháború zajlik évek óta, mint arról, hogy hány szakember hiányzik a rendszerből. Ennek oka pedig, mint arra a Magyar Narancs is rávilágított, hogy bármilyen hihetetlen, de nincs egységes nyilvántartás arról, ténylegesen hány orvos is dolgozik Magyarországon.
Vannak egymástól független nyilvántartások, mint például a Magyar Orvosi Kamara (MOK) tagjainak vagy az érvényes működési nyilvántartási ciklussal rendelkező orvosok létszáma, csakhogy önmagában mindegyik félrevezető. A MOK elnöke a hvg.hu kérdésére hétfőn például 48 ezer kamarai tagról számolt be, csakhogy Éger István szerint ebben benne van az összes fogorvos, nyugdíjas, gyesen lévő és kamarai tagságát megtartó, külföldre távozott orvos is.
Az érvényes működési nyilvántartásban a kamara elnökének becslése szerint 31 ezer orvos lehet, aminek nagyságrendjével egybevág az ÁEEK fent említett 2013-2015 időszakról szóló jelentése is.

Ennél frissebb adatok egyelőre nem találthatók a statisztikát vezető ÁEEK humánerőforrás módszertani főosztályának honlapján (és hiába kértük egyelőre a szervezettől is), az Emmi parlamenti államtitkára hétfői sikerjelentésében viszont 38 ezer aktív orvosról beszélt. Ez azonban akkor is valószínűtlen, ha két év alatt hétezer új orvos állt volna munkába, de mivel ez nem is történt így, csak feltételezhetjük, hogy Rétvári Bence a kötelezően előállítandó jó hírek éllovasaként „benne felejtette” az adatban a fogorvosokat.
Az egyetlen nagyjából egzaktan mérhető szám egyébként, hogy hány orvos hagyja el Magyarországot, hiszen a külföldön munkát vállalóknak az ÁEEK-től ehhez hatósági bizonyítványt kell igényelniük. Az elmúlt tíz évben eszerint majdnem 12 ezer orvos próbált szerencsét külföldön, de ez a szám sem pontos, mert egyrészt arról nincs információ, hogy a kérelmezők végleg távoztak-e (vagy mondjuk, csak hétvégi ügyeletet vállalnak egy angliai kórházban), ráadásul egy igénylő több évnél is megjelenhet, ha több évben is kért igazolást.
Ám ha már itt tartunk: az Emmi államtitkára a távozók számáról sem bontotta ki az igazság minden részletét:
Az elmúlt években felére csökkent az országból elvándorló orvosok száma, míg 2011-ben több mint 800 orvos kért külföldi munkavállalási engedélyt, 2016-ban már 400-nál is kevesebb
– mondta az MTI tudósítása szerint Rétvári, csak éppen azt apró eltérést mulasztotta el ő és a távirati iroda is megemlíteni, hogy az említett – egyébként nem is 400, hanem 419 orvos – nem az egész évre, hanem csupán 2016 I. félévére vonatkozott. A kormányellenességgel nehezen vádolható Világgazdaság novemberi összeállítása szerint 2016-ban egész évben 823 egészségügyi dolgozó kért külföldi munkavállaláshoz engedélyt.
A helyzet felmérésekor ráadásul rendre megfeledkeznek a hazai magánellátásba távozókról, akik száma a kamara információi szerint szintén évről évre nő. Róluk nyilvántartás nincs, de átlépésükkel ugyanúgy a közfinanszírozott ellátás orvoshiányát növelik, mintha Londonba vagy Koppenhágába mentek volna.
Intercity doktorok
Bár az orvosi kamara elnöke egy hónappal ezelőtt az RTL híradónak nyilatkozva azt mondta, szerinte csaknem ötezer szakember hiányzik a rendszerből, a hvg.hu-nak Éger István a számháborút kerülve inkább arról beszélt: nagyon nehéz megmondani, hogy orvosból mennyi az elégséges szám.
"Annyi, hogy éppen ne haljon meg senki ellátatlanság miatt, vagy – ahogy normális lenne – hogy ne egy ügyeletekkel és különmunkákkal terhelt hajszában dolgozzanak az orvosok, hanem megfelelő mennyiségű idejük is legyen egy-egy betegre?" – kérdezett vissza a kamara elnöke.
Éger István emlékeztetett: évek óta elő vannak ugyan írva minimumfeltételek, hogy mennyi orvosnak kell lennie egy-egy kórház, illetve egy adott osztály működőképességéhez, ám ezek ellenőrzését szerinte tudatosan hanyagolja az ÁNTSZ (illetve a 2017-től az utódaként működő kormányhivatali népegészségügyi szakigazgatási szerv). Egy-egy orvos így nem ritkán két vagy akár három kórházban is dolgozik, hogy az adott intézmény vagy osztály működési engedélye elméletben se legyen veszélyben.

És akkor még nem is említettük az orvosinál is nagyobb ápoló- és nővérhiányt, amely miatt komplett kórházi osztályok zártak be az elmúlt hónapokban, és amelyről nem győz vészjelzést adni a szakdolgozói kamara. De nem említettük az Európai Bizottság által is súlyosnak ítélt háziorvoskrízist sem: lefordítva, hogy az összeomlás szélén áll az alapellátás.
Utóbbiban nemcsak a tartósan betöltetlen praxisok száma (352) és ennek következménye a mellbevágó – hogy több mint 440 ezer embernek nincs állandó háziorvosa, legtöbbjüknek ráadásul épp az amúgy is legrosszabb egészségi mutatókkal bíró megyékben, Borsodban, Hevesben –, hanem az is, hogy kora miatt néhány éven belül a még pályán lévők közel fele is kidől majd a sorból, miközben mindezzel párhuzamosan évente alig százan állnak be a helyükre.
Pénz, pénz, pénz
Az orvosi és a szakdolgozói kamara egyformán úgy látja: egyértelműen a béreket kell tovább emelni ahhoz, hogy az ágazat legégetőbb gondja: a szakképzett és empatikus (!) munkaerő hiánya javuljon valamelyest.
A kormány – a közelgő választástól aligha függetlenül – ígérete szerint felgyorsítja a többéves béremelési programot, és előrehozza például az eredetileg novemberre tervezett 8 százalékos ápolói béremelést. Ezzel azonban feltehetően csak a választás előtt kétségkívül rosszul jövő sztrájkot kerülheti el, az elvándorlás folytatódását nem. Hacsak nem folytatja azt a választások után még nagyobb ütemben, ami Éger István szerint viszont nem 1-200 ezer forintos emelést jelent.
A szakorvosok fizetése csak az elmúlt két évben 207 ezer forinttal nőtt – emlékeztetett a jóhírkampány hevében a kormány többször is az utóbbi hetekben. Ám a 320-550 ezer forintos bérek még mindig fényévekre vannak attól, amennyit külföldön kereshetnek meg, és attól az 1,2-1,5 millió forinttól is, amennyit például Kunetz Zsombor egészségügyi szakértő szerint egy ideális – hálapénzmentes – rendszerben idehaza keresniük kellene. (A szakértővel készített interjúnkat az egészségügyi rendszer problémáiról és azok megoldásáról hamarosan olvashatja a hvg.hu-n)

Bár az egészségügyi kormányzat a béremelésen túl is az egészségügyi büdzsé folyamatos emelkedéséről és az ágazatba öntött plusz százmilliárdokról kommunikál, szakértők szerint az évtizedek óta elmaradt strukturális reformok nélkül ez a számítások anomáliáit figyelembe véve is majdnemhogy kidobott pénz ebben a formában.
Ahhoz, hogy a források megfelelőképpen hasznosuljanak, minden ellátási szinten – az alap, a járó- és a fekvőbeteg-ellátásban is – radikális átalakításokra lenne szükség, amibe azonban a kritikákra előszeretettel elmúltnyolcévező mostani „elmúltnyolcév” politikusai sem mertek belevágni.
A Századvég 2014-ben készített ugyan egy átfogó, szakértők szerint is megfontolásra érdemesnek tartott reformkoncepciót (amelyet mellesleg nem vertek nagydobra, munkatársunk is véletlenül, a Miniszterelnökségtől kiperelt adathalmazban bukkant rá). Az abban javasolt hatékonyságjavító intézkedéseket azonban – köztük például kórházösszevonásokat, 8000-es ágyszámcsökkentést, vagy az indokolatlan orvos-beteg találkozók számát csökkenteni célzó, egyben a hálapénzt is kiváltó orvosválasztási díj bevezetését – a politikai haszon-kockázat mérlegelése után nem lépték meg.
A kicsit több mint három éve készült anyag egyébként meglehetősen önkritikusan írt az egészségügy helyzetéről, például arról, hogy „a kórházak 2012-13-as állami átvételekor kijelölt célok csak részben vagy korlátozott sikerekkel valósultak meg, a járóbeteg-ellátás, alapellátás rendszerszintű fejlesztése nem ment végbe”, vagy, hogy „a korábban nehéz anyagi helyzetben lévő intézmények gazdasági háttere jelentősen nem változott, mert a korábban jellemző önkormányzati kiegészítő források helyett a GYEMSZI vis maior keretéből próbálják meg az intézmények működési fenntarthatóságát biztosítani”.

Hogy az időközben köttetett újabb, hatmilliárdos tanácsadói szerződése keretében mostanában hogy látja a magyar egészségügyet a kormányközeli tanácsadócég, azt sajnos nem tudhatjuk meg, mert az adatgazda fejlesztési tárca továbbra sem hajlandó kiadni a belső felhasználásra készült tanulmányokat (emiatt több mint egy éve húzódó perben állunk a minisztériummal).
Arra azonban, hogy a kormánypárti politikusok is csak nyilatkozataikban nevezik példaértékűnek, illetve világszínvonalúnak az ágazatot, mi sem jobb bizonyíték, mint hogy a Fidesz és a KDNP már aktívan kampányoló egyéni jelöltjei is úgy látják, hogy egészségügyi fejlesztések ígéretével tudják leginkább megszólítani az ágazatban uralkodó állapotokat amúgy még a migránsveszélynél is súlyosabbnak tartó választóikat.
(Következő cikkünkben Kunetz Zsombor egészségügyi szakértő véleményét olvashatják arról, hogy hogyan és mikorra lehetne orvosolni a rendszer bajait, aztán pedig bemutatjuk, hogy nyúlnának hozzá az egyes pártok a területhez.)